Ակնարկ Ստիվենս-Ջոնսոնի համախտանիշի մասին
Ստիվենս-Ջոնսոնի համախտանիշը սովորաբար դիտարվկում է որպես բազմաձև էրիթեմայի ծանր ձև, որն էլ իր հերթին հանդիսանում է դեղորայքի (ներառյալ` առանց դեղատոմսի բաց թողնվող դեղորայք) կամ ինֆեկցիաների (օրինակ՝ հերպես կամ Mycoplasma pneumonia-ի կողմից հարուցված քայլող թոքաբորբ) նկատմամբ գերզգայունության ռեակցիայի տեսակ։
Այլ մասնագետներ Ստիվենս-Ջոնսոնի համախտանիշը համարում են որպես բազմաձև էրիթեմայից առանձին ձև, որը նրանք փոխարենը բաժանում են փոքր և մեծ բազմաձև էրիթեմա ձևերի:
Որպեսզի իրերն ավելի շփոթեցնող դարձնենք, նշենք, որ կա նաև Ստիվենս-Ջոնսոնի համախտանիշի ծանր ձև՝ տոքսիկ էպիդերմալ նեկրոլիզ, որը նաև հայտնի է որպես Լայելի համախտանիշ:
Ստիվենս-Ջոնսոնի համախտանիշ
1922 թ.-ին երկու մանկաբույժներ՝ Ալբերտ Մեյսոն Ստիվենսը և Ֆրենկ Չամբլիս Ջոնսոնը առաջին անգամ նկարագրեցին Ստիվենս-Ջոնսոնի համախտանիշը: Այս համախտանիշը կարող է լուրջ վտանգ հանդիսանալ կյանքի համար և առաջացնել ծանր ախտանիշներ, ինչպիսիք են՝ երեխայի մաշկին մեծ բշտիկների առաջացումը և մաշկի պլոկվելը:
Դժբախտաբար, Ստիվենս-Ջոնսոնի համախտանիշ ունեցող մարդկանց մոտ 10%-ը և տոքսիկ վերմաշկային նեկրոլիզիսով մարդկանց 40-50%-ն ունենում են այնպիսի ծանր ախտանիշներ, որոնք չեն վերականգնվում:
Այս համախտանիշը կարող է զարգանալ ցանկացած տարիքի երեխաների և մեծահասակների մոտ: Հատկապես ռիսկը բարձր է խանգարված իմունային համակարգ ունեցող անձանց մոտ, օրինակ՝ ՄԻԱՎ վարակակիրների:
Ախտանշաններ
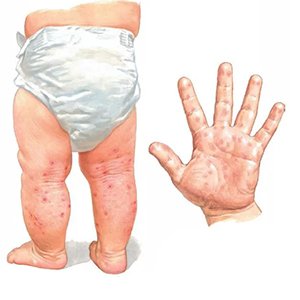
Ստիվենս-Ջոնսոնի համախտանիշն, ընդհանուր առմամբ սկսվում է գրիպի նմանվող ախտանիշներով, ինչպիսիք են տենդը, կոկորդի ցավը և հազը: Հաջորդ մի քանի օրվա ընթացքում, այս համախտանիշով երեխայի մոտ զարգանում է՝
- Շուրթերին, այտերի ներսային մակերեսին (թշային լորձաթաղանթ) և աչքերում այրոցի զգացողություն:
- Հարթ կարմիր ցանավորում, որը կարող է ունենալ մուգ կենտրոն կամ վերածվել բշտիկների:
- Դեմքի, կոպերի և/կամ լեզվի այտուցվածություն:
- Կարմիր, արյունոտ աչքեր:
- Լույսի նկատմամբ զգայունություն (ֆոտոֆոբիա):
- Ցավոտ խոցեր կամ էրոզիաներ բերանի, քթի, աչքերի և սեռական օրգանների լորձաթաղանթում, որոնք կարող են վերածվել կեղևի :
Ստիվենս-Ջոնսոնի համախտանիշի բարդությունները ներառում են՝ եղջերաթաղանթի խոցոտում և կուրություն, թոքաբորբ, միոկարդիտ, հեպատիտ, հեմատուրիա, երիկամային անբավարարություն և սեպսիս:
Նիկոլսկու դրական ախտանիշի առկայությունը, որի դեպքում երեխայի մաշկի վերին շերտերը տրորելիս վերջինս պլոկվում է, նշանակում է, որ գործ ունենք Ստիվենս-Ջոնսոնի համախտանիշի ծանր ձևի հետ, կամ վկայում է այն մասին, որ համախտանիշը վերածվել է տոքսիկ վերմաշկային նեկրոլիզի:
Տոքսիկ վերմաշկային նեկրոլիզ ախտորոշում դրվում է նաև, եթե երեխայի մոտ առկա է մաշկի ավելի քան 30%-ի պլոկվածություն:
Պատճառներ
Չնայած նրան, որ ավելի քան 200 դեղամիջոց կարող են խթան հանդիսանալ կամ առաջացնել այս համախտանիշը, ամենատարածված պատճառները ներառում են՝
- Հակացնցումային դեղեր (էպիլեպսիայի կամ ցնցումների բուժում), ներառյալ՝ Tegretol (Կարբամազեպին), Dilantin (Ֆենիտոին), Ֆենոբարբիտալ, Depakote (Վալպորինաթթու) և Lamictal (Լամոտրիջին)
- Սուլֆոնիլամիդային հակաբիոտիկներ, ինչպիսիք են՝ Բակտրիմ (Տրիմետոպրիմ, Սուլֆոմետոքսազոլ), որը հաճախ օգտագործվում է միզուղիների վարակների և մեթիցիլին կայուն ստաֆիլակոկային վարակների (MRSA-ի) բուժման նպատակով:
- Բետտա-լակտամային հակաբիոտիկներ, օրինակ՝ պենիցիլին և ցեֆալոսպորիններ:
- Ոչ ստերոիդային հակաբորբոքային դեղեր, հատկապես օքսիկամի շարքի, օրինակ՝ Feldene (Պիրօքսիկամ) (երեխաներին հազվադեպ է նշանակվում):
- Zyloprim (ալլոպուրինոլ), որն հիմնականում օգտագործվում է հոդատապի բուժման ժամանակ:
Կարծիքներ կան, որ Ստիվենս-Ջոնսոնի համախտանիշը, հիմնականում պայմանավորված է դեղամիջոցների նկատմամբ գերզգայունության ռեակցիաներով, բայց որոշ վարակներ նույնպես կարող են պայմանավորել համախտանիշի առաջացումը: Դրանք են՝
- Herpes simplex virus / Հասարակ Հերպես վիրուսը
- Mycoplasma pneumoniae
- Հեպատիտ C
- Histoplasma capsulatum սունկ (հիստոպլազմոզ)
- Էպշտեյն-Բարրի վիրուս (ինֆեկցիոն մոնոնուկլեոզ)
- Ադենովիրուս
Բուժում
Ստիվենս-Ջոնսոնի համախտանիշի բուժումը սովորաբար սկսվում է այն դեղամիջոցը դադարեցնելով, որը հրահրել է ռեակցիայի առաջացումը, ապա մոտ չորս շաբաթ կատարվում է օժանդակ բուժում, մինչև հիվանդը լիովին վերականգնվի: Այս հիվանդները շատ հաճախ խնամքի կարիք են ունենում ինտենսիվ թերապիայի բաժանմունքում, հետևյալ բուժումներով՝
- Ներերակային հեղուկներ
- Սննդային հավելումներ
- Հակաբիոտիկներ՝ երկրորդային վարակների բուժման համար
- Ցավազրկող դեղեր
- Վերքի խնամք
- Ստերոիդներ և ներերակային իմունոգլոբուլին (IVIG), չնայած դրանց կիրառումը դեռևս վիճահարույց է
Ստիվենս-Ջոնսոնի համախտանիշի բուժումը հաճախ համակարգվում է թիմային մոտեցմամբ՝ ինտենսիվ թերապիայի բաժանմունքի բժշկի, մաշկաբանի, ակնաբույժի, թոքաբանի և գաստրոէնտերոլոգի հետ համատեղ:
Ծնողները պետք է անհապաղ դիմեն բժշկի, եթե կարծում են, որ իրենց երեխան ունի Ստիվենս-Ջոնսոնի համախտանիշ:

adult dating married: connect singles – browse free dating without registering
prednisone uk buy: https://prednisone1st.store/# otc prednisone cream
generic amoxicillin online can we buy amoxcillin 500mg on ebay without prescription – where can i get amoxicillin
best canadian online pharmacy rate canadian pharmacies
[url=https://propecia1st.science/#]cost cheap propecia for sale[/url] cost cheap propecia
[url=https://propecia1st.science/#]get propecia tablets[/url] cheap propecia pill
ed pill: cheapest ed pills – new ed drugs
order mobic without rx: where can i get generic mobic tablets – mobic price
new ed treatments [url=http://cheapestedpills.com/#]erection pills[/url] medicine for impotence
canadian pharmacy king canadian online pharmacy reviews
Generic Name.
best canadian pharmacy to order from canada pharmacy
Get here.
http://cheapestedpills.com/# top ed drugs
http://cheapestedpills.com/# non prescription ed drugs
impotence pills: ed medications – cheap erectile dysfunction pill
amoxicillin over the counter in canada buy amoxicillin online cheap – buy amoxicillin online uk
[url=https://propecia1st.science/#]cost of propecia online[/url] buying cheap propecia without insurance
[url=https://propecia1st.science/#]cost of propecia without dr prescription[/url] cheap propecia no prescription
buy amoxicillin online cheap generic amoxicillin – purchase amoxicillin online
canadian world pharmacy pharmacy in canada
Comprehensive side effect and adverse reaction information.
best non prescription ed pills: natural ed medications – new ed treatments
Get here.
https://mobic.store/# buying generic mobic without dr prescription
can you get cheap mobic tablets [url=https://mobic.store/#]where buy cheap mobic online[/url] can you get cheap mobic
otc ed pills: top ed pills – best over the counter ed pills
cheap propecia buying propecia pill
http://cheapestedpills.com/# ed drugs compared
top ed pills: ed pills gnc – best treatment for ed
canadian pharmacy 365 canadian pharmacy cheap
ed pills cheap [url=http://cheapestedpills.com/#]ed meds online without doctor prescription[/url] the best ed pills
legit canadian pharmacy: canadian drugs – canadian pharmacy antibiotics
www canadianonlinepharmacy: is canadian pharmacy legit – canada rx pharmacy world
https://certifiedcanadapharm.store/# canadian pharmacy uk delivery
http://indiamedicine.world/# top 10 online pharmacy in india
buying from online mexican pharmacy: mexican mail order pharmacies – mexican mail order pharmacies
http://indiamedicine.world/# top 10 pharmacies in india
purple pharmacy mexico price list: reputable mexican pharmacies online – mexican border pharmacies shipping to usa
http://mexpharmacy.sbs/# mexican drugstore online
buy prescription drugs from india: pharmacy website india – indian pharmacy online
https://indiamedicine.world/# pharmacy website india
online canadian pharmacy: buying from canadian pharmacies – canadianpharmacy com
http://indiamedicine.world/# buy prescription drugs from india
mexico drug stores pharmacies: purple pharmacy mexico price list – п»їbest mexican online pharmacies
canadian pharmacy checker: canadian pharmacy ltd – canada discount pharmacy
https://certifiedcanadapharm.store/# canadian pharmacy no rx needed
http://indiamedicine.world/# online shopping pharmacy india
india pharmacy mail order: buy prescription drugs from india – top 10 pharmacies in india
buy prescription drugs from india: reputable indian pharmacies – Online medicine order
http://mexpharmacy.sbs/# purple pharmacy mexico price list
mexico drug stores pharmacies: mexican pharmaceuticals online – mexican drugstore online
http://certifiedcanadapharm.store/# canadian pharmacy 24
canadianpharmacymeds com: best canadian online pharmacy – pharmacy in canada
https://indiamedicine.world/# mail order pharmacy india
buying prescription drugs in mexico online: п»їbest mexican online pharmacies – best online pharmacies in mexico
http://stromectolonline.pro/# ivermectin 3mg
zithromax capsules australia [url=https://azithromycin.men/#]zithromax online usa[/url] zithromax online usa no prescription
ivermectin human: ivermectin cream cost – ivermectin buy online
https://stromectolonline.pro/# ivermectin human
http://azithromycin.men/# cheap zithromax pills
cost of neurontin: neurontin 800 mg tablets best price – neurontin capsule 600mg
ivermectin lotion for lice [url=https://stromectolonline.pro/#]ivermectin coronavirus[/url] cost of ivermectin cream
http://gabapentin.pro/# neurontin discount
https://stromectolonline.pro/# ivermectin buy australia
ivermectin 1 cream generic: ivermectin oral solution – ivermectin where to buy
paxlovid cost without insurance: п»їpaxlovid – paxlovid price
paxlovid price: paxlovid price – paxlovid pill
http://ed-pills.men/# medication for ed
https://paxlovid.top/# paxlovid price
best online doctor for antibiotics: best online doctor for antibiotics – buy antibiotics over the counter
buy antibiotics over the counter: antibiotic without presription – Over the counter antibiotics for infection
http://ed-pills.men/# ed remedies
https://ciprofloxacin.ink/# where can i buy cipro online
http://misoprostol.guru/# purchase cytotec
can i purchase avodart pill [url=https://avodart.pro/#]where buy cheap avodart without insurance[/url] where can i buy avodart
http://lipitor.pro/# lipitor 40
https://lipitor.pro/# atorvastatin lipitor
https://lipitor.pro/# lipitor otc
https://misoprostol.guru/# buy misoprostol over the counter
prinivil tabs [url=https://lisinopril.pro/#]lisinopril 5 mg[/url] 60 mg lisinopril
http://avodart.pro/# where to buy generic avodart for sale
https://lisinopril.pro/# lisinopril 422
https://lisinopril.pro/# cost of lisinopril in canada
buy cytotec pills [url=http://misoprostol.guru/#]cytotec pills buy online[/url] buy cytotec over the counter
http://ciprofloxacin.ink/# ciprofloxacin generic
http://ciprofloxacin.ink/# ciprofloxacin generic price
https://lisinopril.pro/# lisinopril cost 5mg
Cytotec 200mcg price [url=http://misoprostol.guru/#]cytotec online[/url] Abortion pills online
legitimate canadian pharmacy: canadian pharmacy antibiotics – northwest canadian pharmacy
canada rx pharmacy [url=http://certifiedcanadapills.pro/#]ed meds online canada[/url] legitimate canadian pharmacy online
mexican rx online: medicine in mexico pharmacies – п»їbest mexican online pharmacies
http://mexicanpharmacy.guru/# buying from online mexican pharmacy
mexican pharmaceuticals online: п»їbest mexican online pharmacies – best online pharmacies in mexico
medicine in mexico pharmacies [url=https://mexicanpharmacy.guru/#]mexico drug stores pharmacies[/url] mexican pharmaceuticals online
buy prescription drugs from india: international pharmacy india – reputable indian online pharmacy
online canadian pharmacy: canada drugs direct – canadian pharmacy ratings
india pharmacy mail order: india pharmacy – best online pharmacy india
buying prescription drugs in mexico: pharmacies in mexico that ship to usa – mexico drug stores pharmacies
best online pharmacy india: buy prescription drugs from india – cheapest online pharmacy india
Anna Berezina is a famed inventor and lecturer in the deal with of psychology. With a offing in clinical unhinged and all-embracing study experience, Anna has dedicated her craft to understanding sensitive behavior and unbalanced health: https://womble-abernathy.hubstack.net/discover-the-artistic-duo-anna-berezina-and-leonid-kanevsky. Through her achievement, she has мейд relevant contributions to the strength and has become a respected thought leader.
Anna’s judgement spans a number of areas of emotions, including cognitive of unsound mind, positive non compos mentis, and ardent intelligence. Her extensive facts in these domains allows her to victual valuable insights and strategies for individuals seeking in the flesh proliferation and well-being.
As an inventor, Anna has written several influential books that have garnered widespread perception and praise. Her books provide practical advice and evidence-based approaches to help individuals decoy fulfilling lives and evolve resilient mindsets. By combining her clinical expertise with her passion on portion others, Anna’s writings have resonated with readers roughly the world.
canadian on line pharmacy [url=https://internationalpharmacy.icu/#]canada phamacy[/url] canadian pharmacy world reviews
https://interpharm.pro/# saferonlinepharmacy
canadian pharmacy discount – internationalpharmacy.icu They’ve revolutionized international pharmaceutical care.
https://onlineapotheke.tech/# online apotheke gГјnstig
https://farmaciaonline.men/# farmacia online piГ№ conveniente
farmacia barata [url=http://farmaciabarata.pro/#]п»їfarmacia online[/url] farmacia 24h
http://onlineapotheke.tech/# online-apotheken
Viagra homme prix en pharmacie
https://itfarmacia.pro/# farmacie online sicure
Acheter kamagra site fiable
http://esfarmacia.men/# farmacia 24h
Pharmacie en ligne livraison 24h: Pharmacie en ligne sans ordonnance
my canadian pharmacy rx: legal to buy prescription drugs from canada – canadian pharmacies compare
Their global health insights are enlightening. canadian pharmacy india: indian pharmacies safe – online pharmacy india
thecanadianpharmacy: canadian world pharmacy – legal to buy prescription drugs from canada
Love their spacious and well-lit premises. ed meds online canada: canadian compounding pharmacy – maple leaf pharmacy in canada
canada pharmacy online: canadian pharmacy world reviews – canada drugs online reviews
Anna Berezina is a highly proficient and renowned artist, known for her distinctive and fascinating artworks that by no means fail to depart a lasting impression. Her paintings superbly showcase mesmerizing landscapes and vibrant nature scenes, transporting viewers to enchanting worlds crammed with awe and wonder.
What units [url=https://atldesigngroup.com/wp-content/pages/?anna-berezina_122.html]Anna[/url] aside is her distinctive consideration to element and her remarkable mastery of colour. Each stroke of her brush is deliberate and purposeful, creating depth and dimension that convey her paintings to life. Her meticulous approach to capturing the essence of her topics permits her to create actually breathtaking artworks.
Anna finds inspiration in her travels and the beauty of the pure world. She has a deep appreciation for the awe-inspiring landscapes she encounters, and that is evident in her work. Whether it’s a serene beach at sunset, an imposing mountain vary, or a peaceful forest crammed with vibrant foliage, Anna has a outstanding capability to capture the essence and spirit of those places.
With a singular creative fashion that mixes elements of realism and impressionism, Anna’s work is a visible feast for the eyes. Her paintings are a harmonious mix of exact details and gentle, dreamlike brushstrokes. This fusion creates a fascinating visual expertise that transports viewers right into a world of tranquility and beauty.
Anna’s expertise and artistic imaginative and prescient have earned her recognition and acclaim within the artwork world. Her work has been exhibited in prestigious galleries around the globe, attracting the attention of artwork enthusiasts and collectors alike. Each of her items has a means of resonating with viewers on a deeply private degree, evoking feelings and sparking a sense of reference to the natural world.
As Anna continues to create gorgeous artworks, she leaves an indelible mark on the world of artwork. Her capability to capture the beauty and essence of nature is actually outstanding, and her work serve as a testament to her creative prowess and unwavering passion for her craft. Anna Berezina is an artist whose work will continue to captivate and encourage for years to return..
Been relying on them for years, and they never disappoint. mexican border pharmacies shipping to usa: buying prescription drugs in mexico online – mexico drug stores pharmacies
buying prescription drugs in mexico online: п»їbest mexican online pharmacies – mexican mail order pharmacies
mexico pharmacy: mexican mail order pharmacies – п»їbest mexican online pharmacies
Their cross-border services are unmatched. world pharmacy india: india pharmacy mail order – online shopping pharmacy india
canadian neighbor pharmacy: onlinecanadianpharmacy – canadian drugs
Their global medical liaisons ensure top-quality care. online shopping pharmacy india: indianpharmacy com – buy medicines online in india
canadian pharmacy: best canadian pharmacy to order from – prescription drugs canada buy online
Online medicine home delivery: online shopping pharmacy india – online shopping pharmacy india
All trends of medicament. pharmacy website india: best online pharmacy india – india pharmacy mail order
canadian pharmacy tampa: legit canadian online pharmacy – canadian family pharmacy
mexican drugstore online: medication from mexico pharmacy – mexico pharmacies prescription drugs
Drugs information sheet. http://doxycyclineotc.store/# doxycycline tab india
They’ve revolutionized international pharmaceutical care. https://doxycyclineotc.store/# doxycycline tablets over the counter
ed medications [url=http://edpillsotc.store/#]buy ed pills online[/url] pills for erection
http://doxycyclineotc.store/# doxycycline without a prescription
Their international collaborations benefit patients immensely. http://azithromycinotc.store/# buy zithromax 1000 mg online
Their cross-border services are unmatched. http://edpillsotc.store/# medicine for impotence
Their health and beauty section is fantastic. erectile dysfunction drug: erection pills over the counter – ed medication online
how to get zithromax [url=http://azithromycinotc.store/#]buy Z-Pak online[/url] zithromax 1000 mg pills
Always attuned to global health needs. https://edpillsotc.store/# best otc ed pills
Their dedication to global health is evident. https://mexicanpharmacy.site/# medicine in mexico pharmacies
They make international medication sourcing effortless. https://indianpharmacy.life/# Online medicine order
They have strong partnerships with pharmacies around the world. http://indianpharmacy.life/# indianpharmacy com
mexico drug stores pharmacies [url=https://mexicanpharmacy.site/#]mexican online pharmacy[/url] mexican drugstore online
A stalwart in international pharmacy services. http://indianpharmacy.life/# pharmacy website india
A pharmacy that breaks down international barriers. http://indianpharmacy.life/# top 10 pharmacies in india
They’ve revolutionized international pharmaceutical care. https://mexicanpharmacy.site/# medication from mexico pharmacy
mexican pharmaceuticals online [url=https://mexicanpharmacy.site/#]order pills online from a mexican pharmacy[/url] mexico drug stores pharmacies
best online pharmacy india [url=http://indianpharmacy.life/#]Mail order pharmacy India[/url] buy prescription drugs from india
Trustworthy and efficient with every international delivery. https://indianpharmacy.life/# buy prescription drugs from india
top online pharmacy: certified india international pharmacy – order meds online without doctor
canadian pharmacy prices: canadian international pharmacy – canadian drug pharmacy
п»їExceptional service every time! http://gabapentin.world/# neurontin 800mg
discount pharmacy canada: online pharmacies no prescription usa – safe canadian pharmacy
A cornerstone of our community. https://mexicanpharmonline.com/# mexican drugstore online
buying prescription drugs in mexico [url=https://mexicanpharmonline.shop/#]mexican pharmacy online[/url] purple pharmacy mexico price list
mexican mail order pharmacies and mexican pharmacy – mexico drug stores pharmacies
buying prescription drugs in mexico – pharmacy in mexico – mexico pharmacy
buying from online mexican pharmacy and mexico online pharmacy – buying from online mexican pharmacy
https://stromectol24.pro/# ivermectin tablets order
legitimate canadian pharmacy online: canada pharmacy – best canadian pharmacy
Прокат инструмента аренда строительного оборудования в Перми компания Саныч Рентал в городе Пермь, ул. Лебедева д. 25, телефон +7 (342) 205-83-30 [url=https://59.sanich.su/#Прокат-инструмента-аренда-строительного-оборудования-в-Перми-Саныч-Рентал-в-Пермь,-ул.-Лебедева-д.-25-телефон-+7-(342)-205-83-30]Прокат инструмента аренда строительного оборудования в Перми Саныч Рентал в Пермь, ул. Лебедева д. 25 телефон +7 (342) 205-83-30[/url].
аренда инструмента [url=http://www.59.sanich.su/#аренда-инструмента]http://www.59.sanich.su/[/url].
Прокат инструмента аренда строительного оборудования в Перми компания Саныч Рентал в городе Пермь, ул. Лебедева д. 25, телефон +7 (342) 205-83-30 [url=https://59.sanich.su/#Прокат-инструмента-аренда-строительного-оборудования-в-Перми-Саныч-Рентал-в-Пермь,-ул.-Лебедева-д.-25-телефон-+7-(342)-205-83-30]Прокат инструмента аренда строительного оборудования в Перми Саныч Рентал в Пермь, ул. Лебедева д. 25 телефон +7 (342) 205-83-30[/url].
аренда инструмента [url=https://www.59.sanich.su#аренда-инструмента]https://www.59.sanich.su[/url].
minocycline for sinus infection: buy minocycline 50 mg otc – ivermectin 4000
minocycline 100 mg for sale: stromectol tablets buy online – stromectol 6 mg dosage
https://stromectol24.pro/# minocycline 100 mg tablets for human
india pharmacy mail order: indian pharmacy paypal – indian pharmacies safe
http://canadapharmacy24.pro/# reputable canadian online pharmacies
https://valtrex.auction/# valtrex best prices
http://plavix.guru/# Plavix 75 mg price
where can i buy oral ivermectin: ivermectin lotion cost – ivermectin india
https://mobic.icu/# can you get cheap mobic price
stromectol online: ivermectin pills canada – ivermectin 4
https://valtrex.auction/# valtrex online
Plavix generic price: plavix medication – plavix best price
where can i buy generic mobic without dr prescription: buy anti-inflammatory drug – generic mobic no prescription
Sildenafil 100mg price [url=https://viagra.eus/#]Sildenafil 100mg price[/url] viagra canada
https://cialis.foundation/# Cialis 20mg price in USA
http://levitra.eus/# buy Levitra over the counter
Viagra generic over the counter [url=https://viagra.eus/#]Order Viagra 50 mg online[/url] Buy generic 100mg Viagra online
https://levitra.eus/# Levitra 20 mg for sale
https://kamagra.icu/# Kamagra 100mg price
http://kamagra.icu/# buy kamagra online usa
Cheap Sildenafil 100mg [url=https://viagra.eus/#]Cheap Viagra 100mg[/url] Cheap generic Viagra
https://viagra.eus/# Cheapest Sildenafil online
http://kamagra.icu/# Kamagra 100mg price
cheap kamagra [url=https://kamagra.icu/#]cheap kamagra[/url] super kamagra
https://kamagra.icu/# buy Kamagra
http://levitra.eus/# Cheap Levitra online
https://kamagra.icu/# Kamagra tablets
https://kamagra.icu/# sildenafil oral jelly 100mg kamagra
Kamagra 100mg price [url=https://kamagra.icu/#]Kamagra 100mg price[/url] Kamagra Oral Jelly
https://kamagra.icu/# п»їkamagra
https://kamagra.icu/# Kamagra 100mg price
https://kamagra.icu/# super kamagra
buy prescription drugs from india: reputable indian online pharmacy – buy medicines online in india indiapharmacy.pro
pharmacy website india [url=https://indiapharmacy.pro/#]india pharmacy[/url] buy prescription drugs from india indiapharmacy.pro
vipps approved canadian online pharmacy: trusted canadian pharmacy – canadian pharmacy com canadapharmacy.guru
canadian pharmacy no scripts: canadapharmacyonline legit – canadian family pharmacy canadapharmacy.guru
canadian pharmacy king: canadapharmacyonline – canada discount pharmacy canadapharmacy.guru
best online pharmacy india [url=https://indiapharmacy.pro/#]reputable indian online pharmacy[/url] mail order pharmacy india indiapharmacy.pro
п»їbest mexican online pharmacies: mexican rx online – buying from online mexican pharmacy mexicanpharmacy.company
https://indiapharmacy.pro/# indian pharmacies safe indiapharmacy.pro
reliable canadian pharmacy: pharmacy canadian – canadian discount pharmacy canadapharmacy.guru
mexican online pharmacies prescription drugs [url=https://mexicanpharmacy.company/#]buying prescription drugs in mexico online[/url] reputable mexican pharmacies online mexicanpharmacy.company
http://canadapharmacy.guru/# canadian pharmacy online canadapharmacy.guru
buying from online mexican pharmacy: mexican drugstore online – mexican border pharmacies shipping to usa mexicanpharmacy.company
best online pharmacy india: mail order pharmacy india – indian pharmacies safe indiapharmacy.pro
medicine in mexico pharmacies: п»їbest mexican online pharmacies – purple pharmacy mexico price list mexicanpharmacy.company
mexican drugstore online [url=http://mexicanpharmacy.company/#]buying prescription drugs in mexico online[/url] medicine in mexico pharmacies mexicanpharmacy.company
https://mexicanpharmacy.company/# mexico drug stores pharmacies mexicanpharmacy.company
online shopping pharmacy india: india pharmacy mail order – best online pharmacy india indiapharmacy.pro
indian pharmacy online [url=http://indiapharmacy.pro/#]buy prescription drugs from india[/url] top online pharmacy india indiapharmacy.pro
buying prescription drugs in mexico online: purple pharmacy mexico price list – best online pharmacies in mexico mexicanpharmacy.company
http://canadapharmacy.guru/# canadian drug prices canadapharmacy.guru
http://indiapharmacy.pro/# reputable indian online pharmacy indiapharmacy.pro
mexico pharmacy: buying from online mexican pharmacy – buying prescription drugs in mexico online mexicanpharmacy.company
buying prescription drugs in mexico online: best online pharmacies in mexico – mexico drug stores pharmacies mexicanpharmacy.company
reliable canadian pharmacy [url=https://canadapharmacy.guru/#]canadian mail order pharmacy[/url] precription drugs from canada canadapharmacy.guru
indian pharmacies safe: indian pharmacies safe – Online medicine order indiapharmacy.pro
https://canadapharmacy.guru/# canadadrugpharmacy com canadapharmacy.guru
online pharmacy india: reputable indian pharmacies – indianpharmacy com indiapharmacy.pro
mexican pharmaceuticals online [url=http://mexicanpharmacy.company/#]best online pharmacies in mexico[/url] п»їbest mexican online pharmacies mexicanpharmacy.company
mexican mail order pharmacies: reputable mexican pharmacies online – buying prescription drugs in mexico online mexicanpharmacy.company
http://indiapharmacy.pro/# world pharmacy india indiapharmacy.pro
medicine in mexico pharmacies: buying prescription drugs in mexico online – mexican border pharmacies shipping to usa mexicanpharmacy.company
п»їbest mexican online pharmacies: reputable mexican pharmacies online – reputable mexican pharmacies online mexicanpharmacy.company
medication from mexico pharmacy [url=https://mexicanpharmacy.company/#]pharmacies in mexico that ship to usa[/url] buying prescription drugs in mexico online mexicanpharmacy.company
https://mexicanpharmacy.company/# mexico drug stores pharmacies mexicanpharmacy.company
http://canadapharmacy.guru/# canadian neighbor pharmacy canadapharmacy.guru
п»їlegitimate online pharmacies india: india pharmacy mail order – india pharmacy indiapharmacy.pro
mexican rx online: best online pharmacies in mexico – mexico pharmacies prescription drugs mexicanpharmacy.company
india pharmacy [url=https://indiapharmacy.pro/#]pharmacy website india[/url] indianpharmacy com indiapharmacy.pro
Online medicine order: best online pharmacy india – cheapest online pharmacy india indiapharmacy.pro
http://canadapharmacy.guru/# certified canadian pharmacy canadapharmacy.guru
canadian discount pharmacy: canadian pharmacy ed medications – best canadian pharmacy online canadapharmacy.guru
http://canadapharmacy.guru/# trusted canadian pharmacy canadapharmacy.guru
http://canadapharmacy.guru/# canada online pharmacy canadapharmacy.guru
legitimate canadian mail order pharmacy: canadian pharmacy king – canadian pharmacy review canadapharmacy.guru
indian pharmacies safe: indian pharmacy – top online pharmacy india indiapharmacy.pro
reputable indian pharmacies: reputable indian pharmacies – buy prescription drugs from india indiapharmacy.pro
canadian drug [url=http://canadapharmacy.guru/#]best canadian online pharmacy[/url] onlinecanadianpharmacy 24 canadapharmacy.guru
http://indiapharmacy.pro/# top online pharmacy india indiapharmacy.pro
https://mexicanpharmacy.company/# purple pharmacy mexico price list mexicanpharmacy.company
canadian medications: trusted canadian pharmacy – canadian pharmacy checker canadapharmacy.guru
canada pharmacy online legit: canadian pharmacy 24 – cross border pharmacy canada canadapharmacy.guru
mexican border pharmacies shipping to usa [url=http://mexicanpharmacy.company/#]reputable mexican pharmacies online[/url] mexican online pharmacies prescription drugs mexicanpharmacy.company
https://mexicanpharmacy.company/# buying prescription drugs in mexico mexicanpharmacy.company
indian pharmacy paypal: india pharmacy mail order – mail order pharmacy india indiapharmacy.pro
pharmacies in mexico that ship to usa [url=https://mexicanpharmacy.company/#]mexican border pharmacies shipping to usa[/url] buying prescription drugs in mexico mexicanpharmacy.company
best online pharmacy india: online pharmacy india – cheapest online pharmacy india indiapharmacy.pro
http://indiapharmacy.pro/# indian pharmacy online indiapharmacy.pro
compare prednisone prices: no prescription online prednisone – online order prednisone 10mg
http://amoxil.world/# amoxicillin 500 mg tablet price
cost cheap clomid without prescription [url=https://clomid.sbs/#]can i buy cheap clomid online[/url] where to get cheap clomid for sale
http://amoxil.world/# amoxicillin 775 mg
get clomid: order cheap clomid now – buy clomid no prescription
http://amoxil.world/# amoxicillin 500mg cost
how to get generic clomid no prescription [url=http://clomid.sbs/#]can i get generic clomid price[/url] cost of cheap clomid tablets
https://clomid.sbs/# where can i get clomid no prescription
cost cheap clomid price: can i order generic clomid pills – buying generic clomid price
prednisone 10mg cost: prednisone ordering online – prednisone 20 mg prices
http://amoxil.world/# where can i buy amoxocillin
can i get generic clomid without rx: buying generic clomid tablets – get cheap clomid online
https://clomid.sbs/# cost clomid pills
amoxicillin without a doctors prescription [url=https://amoxil.world/#]can you buy amoxicillin over the counter[/url] amoxicillin 500 mg capsule
get generic clomid no prescription: how can i get cheap clomid – where to buy generic clomid prices
purchase amoxicillin online without prescription: amoxicillin order online – amoxil pharmacy
https://prednisone.digital/# where to buy prednisone uk
https://doxycycline.sbs/# how to order doxycycline
prednisone 10mg canada [url=http://prednisone.digital/#]prednisone over the counter cost[/url] canada pharmacy prednisone
cost propecia prices: propecia medication – cost cheap propecia pill
http://clomid.sbs/# cost of cheap clomid no prescription
https://clomid.sbs/# buy generic clomid
can you buy generic clomid without a prescription [url=https://clomid.sbs/#]cheap clomid for sale[/url] where buy cheap clomid without prescription
10 mg prednisone: medicine prednisone 10mg – buy prednisone online india
http://clomid.sbs/# can i order cheap clomid pills
http://prednisone.digital/# prednisone pill
doxycycline 100mg dogs [url=http://doxycycline.sbs/#]doxycycline prices[/url] doxycycline 50 mg
can you get clomid: can you get cheap clomid price – can i buy generic clomid without insurance
http://propecia.sbs/# cost of propecia no prescription
https://amoxil.world/# can i buy amoxicillin over the counter
amoxicillin 825 mg [url=https://amoxil.world/#]amoxicillin online pharmacy[/url] amoxicillin 500 mg tablets
cost of amoxicillin prescription: medicine amoxicillin 500 – can you buy amoxicillin over the counter
https://propecia.sbs/# get propecia
http://prednisone.digital/# prednisone cream over the counter
prednisone [url=https://prednisone.digital/#]canine prednisone 5mg no prescription[/url] prednisone 50 mg price
where to buy amoxicillin 500mg without prescription: amoxicillin 875 125 mg tab – amoxicillin 875 125 mg tab
http://withoutprescription.guru/# buy prescription drugs from canada cheap
canadianpharmacymeds com [url=https://canadapharm.top/#]Certified Canada Pharmacy[/url] reliable canadian pharmacy
https://edpills.icu/# ed drugs compared
reputable mexican pharmacies online: mexican mail order pharmacies – reputable mexican pharmacies online
http://canadapharm.top/# canadian pharmacy service
non prescription erection pills [url=https://edpills.icu/#]ed pill[/url] best erectile dysfunction pills
https://indiapharm.guru/# buy medicines online in india
viagra without a doctor prescription walmart: viagra without a doctor prescription – buy prescription drugs without doctor
https://mexicopharm.shop/# buying from online mexican pharmacy
best india pharmacy [url=http://indiapharm.guru/#]buy medicines online in india[/url] indian pharmacy
http://edpills.icu/# pills erectile dysfunction
canadian pharmacy store: Canadian Pharmacy Online – the canadian drugstore
https://indiapharm.guru/# online pharmacy india
mexican mail order pharmacies [url=http://mexicopharm.shop/#]mexican rx online[/url] purple pharmacy mexico price list
https://withoutprescription.guru/# how to get prescription drugs without doctor
https://withoutprescription.guru/# buy prescription drugs online legally
erectile dysfunction medicines [url=http://edpills.icu/#]cure ed[/url] natural remedies for ed
non prescription ed drugs: cialis without a doctor’s prescription – cialis without a doctor’s prescription
http://edpills.icu/# best male ed pills
https://indiapharm.guru/# top 10 pharmacies in india
buy prescription drugs [url=https://withoutprescription.guru/#]prescription drugs online[/url] discount prescription drugs
pharmacy website india: top 10 online pharmacy in india – indianpharmacy com
ed meds online without doctor prescription: 100mg viagra without a doctor prescription – prescription drugs without doctor approval
http://edpills.icu/# the best ed pills
best ed treatment pills: online ed pills – medicine for erectile
https://indiapharm.guru/# reputable indian online pharmacy
ed pills that really work [url=http://edpills.icu/#]medication for ed dysfunction[/url] male erection pills
buy clomid without prescription: where can i buy cheap clomid no prescription – where to get clomid without dr prescription
http://indiapharm.guru/# india pharmacy
https://withoutprescription.guru/# legal to buy prescription drugs from canada
over the counter erectile dysfunction pills [url=http://edpills.icu/#]ed medication online[/url] treatment for ed
mexico pharmacies prescription drugs: reputable mexican pharmacies online – mexican border pharmacies shipping to usa
http://mexicopharm.shop/# mexican pharmaceuticals online
100mg viagra without a doctor prescription [url=https://withoutprescription.guru/#]viagra without a doctor prescription[/url] prescription drugs online without
https://indiapharm.guru/# top 10 online pharmacy in india
buy prescription drugs: real cialis without a doctor’s prescription – real viagra without a doctor prescription usa
http://kamagra.team/# Kamagra tablets
cheap generic tadalafil 5mg: tadalafil soft gel capsule 20mg – tadalafil 2.5 mg online india
Kamagra tablets [url=https://kamagra.team/#]Kamagra 100mg price[/url] Kamagra Oral Jelly
generic sildenafil us: 100mg sildenafil no prescription – buy sildenafil paypal
https://levitra.icu/# Cheap Levitra online
tadalafil soft tabs [url=http://tadalafil.trade/#]tadalafil online no prescription[/url] best price tadalafil 20 mg
sildenafil 50mg without prescription: sildenafil online sale – sildenafil generic mexico
https://levitra.icu/# Generic Levitra 20mg
sildenafil 1 pill: sildenafil 20 mg online india – buy sildenafil 100mg
http://tadalafil.trade/# tadalafil united states
ed treatment pills [url=http://edpills.monster/#]erection pills[/url] cheap erectile dysfunction pills online
Cheap Levitra online: Buy Vardenafil online – Buy Vardenafil online
Buy Vardenafil online [url=http://levitra.icu/#]Buy Vardenafil online[/url] Buy Vardenafil online
http://edpills.monster/# treatments for ed
http://levitra.icu/# Buy Vardenafil 20mg online
Kamagra tablets: Kamagra 100mg price – Kamagra 100mg price
new ed treatments: cheap erectile dysfunction – best male enhancement pills
cheap tadalafil tablets [url=https://tadalafil.trade/#]tadalafil online no prescription[/url] tadalafil 20mg uk
https://sildenafil.win/# sildenafil 105 mg
where to buy amoxicillin [url=http://amoxicillin.best/#]buy amoxil[/url] amoxicillin without a prescription
buy cheap doxycycline: buy doxycycline over the counter – doxycycline prescription price
https://lisinopril.auction/# buy lisinopril 20 mg online uk
where can you get amoxicillin [url=https://amoxicillin.best/#]amoxicillin 500 mg purchase without prescription[/url] where can i buy amoxicillin over the counter uk
amoxil pharmacy: buy amoxil – amoxicillin medicine over the counter
buy zithromax no prescription: buy cheap generic zithromax – buy zithromax 500mg online
Its like you learn my mind! You appear to know a lot approximately this, such as you wrote the e book in it or something. I believe that you just can do with some to pressure the message house a little bit, but other than that, that is magnificent blog. A great read. I will definitely be back.
amoxicillin where to get: buy amoxil – amoxicillin capsule 500mg price
antibiotics cipro [url=http://ciprofloxacin.men/#]Buy ciprofloxacin 500 mg online[/url] cipro pharmacy
http://ciprofloxacin.men/# buy cipro online canada
amoxicillin no prescipion: buy amoxil – amoxicillin for sale online
cipro online no prescription in the usa: Ciprofloxacin online prescription – cipro online no prescription in the usa
doxycycline discount [url=https://doxycycline.forum/#]doxycycline 100mg tablets coupon[/url] doxycycline antibiotic
amoxicillin 500 mg for sale: cheap amoxicillin – can you buy amoxicillin over the counter in canada
doxycycline for sale [url=https://doxycycline.forum/#]Buy doxycycline for chlamydia[/url] doxycycline prices
https://azithromycin.bar/# zithromax 500 mg lowest price drugstore online
doxycycline 500mg tablets: doxycycline buy online – doxycycline over the counter nz
can you buy zithromax online: zithromax over the counter canada – buy zithromax online
http://amoxicillin.best/# amoxicillin 500mg capsule buy online
lipinpril [url=http://lisinopril.auction/#]buy lisinopril[/url] lisinopril 10 mg 12.5mg
pharmacy canadian superstore: certified canada pharmacy online – best canadian pharmacy online
indian pharmacy paypal: online shopping pharmacy india – online pharmacy india
http://indiapharmacy.site/# best india pharmacy
mexican pharmaceuticals online: mexico pharmacy – purple pharmacy mexico price list
ed meds without doctor prescription [url=https://ordermedicationonline.pro/#]Online pharmacy USA[/url] online canadian pharmacies
buy prescription drugs from india: indian pharmacy – buy medicines online in india
http://indiapharmacy.site/# best india pharmacy
canada pharmacies top best: Mail order pharmacy – canadian pharmacies for viagra
Online medicine order: Online medicine home delivery – best online pharmacy india
https://indiapharmacy.site/# indianpharmacy com
http://claritin.icu/# ventolin best price
paxlovid for sale: Paxlovid price without insurance – Paxlovid over the counter
http://clomid.club/# cost of cheap clomid tablets
where can i buy cheap clomid online: where buy cheap clomid without rx – order generic clomid no prescription
https://claritin.icu/# can you buy ventolin over the counter
buying cheap clomid no prescription [url=https://clomid.club/#]clomid best price[/url] how can i get clomid no prescription
http://claritin.icu/# ventolin best price
paxlovid https://paxlovid.club/# paxlovid pill
https://claritin.icu/# ventolin no prescription
wellbutrin 300 mg pill: Wellbutrin online with insurance – wellbutrin xl 300 mg generic
https://gabapentin.life/# neurontin uk
ventolin cream: Ventolin inhaler online – ventolin buy online
http://gabapentin.life/# neurontin 200
ventolin sale uk: Ventolin inhaler best price – price of ventolin inhaler
http://clomid.club/# cost of clomid without insurance
farmacie online sicure: farmacia online miglior prezzo – farmacia online miglior prezzo
farmacie online sicure: Tadalafil generico – top farmacia online
acquistare farmaci senza ricetta: farmacia online piu conveniente – comprare farmaci online con ricetta
farmacia online [url=http://kamagrait.club/#]kamagra oral jelly[/url] farmacie online sicure
farmacia online migliore: comprare avanafil senza ricetta – farmacie online affidabili
http://tadalafilit.store/# acquisto farmaci con ricetta
farmacia online più conveniente: kamagra – farmacia online migliore
farmacia online migliore: farmacia online miglior prezzo – farmacia online
farmacia online senza ricetta: avanafil – farmacia online migliore
cialis farmacia senza ricetta: viagra senza ricetta – viagra originale in 24 ore contrassegno
farmacie online sicure [url=https://tadalafilit.store/#]Farmacie a roma che vendono cialis senza ricetta[/url] п»їfarmacia online migliore
farmacie online autorizzate elenco: Avanafil farmaco – farmacia online migliore
https://tadalafilit.store/# farmacia online
farmacie on line spedizione gratuita: kamagra gel prezzo – farmacie online affidabili
farmacie online autorizzate elenco: farmacia online più conveniente – acquistare farmaci senza ricetta
– Pris mellan sildenafil och tadalafil* – Mycket hög selektivitet för PDE52, 3 – Snabbt tillslag4, 5 och en halveringstid mellan 6-17 timma1 För närvarande är det lätt att välja det mest lönsamma generiska läkemedlet, vilket är liknande i sitt spektrum till Viagra tabletter, nu finns det många av dem. Huvudvillkoren är harmlöshet, så innan du köper måste du läsa instruktionerna eller kontakta en läkare. Viagra produceras i pillerform och finns i tre doseringsalternativ: 25 mg, 50 mg och 100 mg Sildenafil. Den vanliga dosen för erektil dysfunktion är 50 mg. En annan dos kan ordineras av din vårdgivare baserat på din ålder och läkemedlets effekt. Den maximala dosen Generisk Viagra är 100 mg. Inför sommarens patentutgång av Viagra har generikaföretagen laddat. Inte mindre än tolv företag har fått generiska produkter med substansen sildenafil godkända för försäljning i Sverige. Hur många som faktiskt kommer att ge sig ut på marknaden för att konkurrera med det blå pillret återstår att se.
http://www.how-jp.com/bbs/board.php?bo_table=free&wr_id=28883
Vill du bli medlem klickar du bara på “Bli medlem”. SVT har gjort en omfattande satsning på en ny TV-serie om Sveriges historia. I samband med att de första avsnitten släpps har Grenna Museum skapat en utställning kring Grännas historia som öppnar… De som inte varit direkt kritiska till informationen har inte följt med i den allmänna trenden mot minskat förtroende2 medan däremot de som reagerat kritiskt på informationsbrister, företer en stark försämring av förtroendet. Partipolitiska sympatier och andra värderingar av tidigare slag har inte svarat för förändringarna i förtroendet. Inställningen till det socialdemokratiska partiet förefaller däremot ha verkat bromsande på förtroendeförsämringen för dem med starka socialdemokratiska sympa- tier.
acquistare farmaci senza ricetta: kamagra – farmacia online migliore
acquisto farmaci con ricetta: farmacia online miglior prezzo – farmacie online affidabili
acquistare farmaci senza ricetta: avanafil generico prezzo – farmaci senza ricetta elenco
top farmacia online: kamagra – farmacie online sicure
https://kamagrait.club/# farmaci senza ricetta elenco
farmacie online sicure: Avanafil farmaco – acquisto farmaci con ricetta
farmacia online migliore: avanafil – farmacia online senza ricetta
top farmacia online: Tadalafil generico – farmacie online sicure
viagra online in 2 giorni: viagra subito – viagra generico prezzo più basso
acquisto farmaci con ricetta [url=http://farmaciait.pro/#]farmacie on line spedizione gratuita[/url] farmacia online
farmacia online migliore: Farmacie a milano che vendono cialis senza ricetta – farmacia online
farmacia online senza ricetta: avanafil generico – comprare farmaci online all’estero
farmacia online più conveniente: kamagra gold – farmacia online migliore
https://sildenafilit.bid/# viagra generico in farmacia costo
viagra ordine telefonico: sildenafil 100mg prezzo – viagra 100 mg prezzo in farmacia
farmacia online più conveniente: Dove acquistare Cialis online sicuro – farmaci senza ricetta elenco
comprare farmaci online all’estero: avanafil generico prezzo – farmacia online
viagra ordine telefonico [url=http://sildenafilit.bid/#]cialis farmacia senza ricetta[/url] viagra subito
acquistare farmaci senza ricetta: farmacia online spedizione gratuita – farmacie online autorizzate elenco
comprare farmaci online con ricetta: kamagra gel prezzo – top farmacia online
farmacie online autorizzate elenco: avanafil generico prezzo – п»їfarmacia online migliore
farmaci senza ricetta elenco: farmacia online più conveniente – farmacie online sicure
http://kamagrait.club/# acquistare farmaci senza ricetta
farmacia online miglior prezzo: Avanafil farmaco – farmacie online autorizzate elenco
top farmacia online: kamagra – farmacie online autorizzate elenco
comprare farmaci online all’estero [url=http://avanafilit.icu/#]avanafil spedra[/url] acquisto farmaci con ricetta
farmacie online sicure: kamagra gel – farmacia online migliore
farmacia online migliore: Cialis senza ricetta – farmacia online più conveniente
farmacie online affidabili: avanafil prezzo in farmacia – farmacie online autorizzate elenco
viagra cosa serve: viagra consegna in 24 ore pagamento alla consegna – viagra originale in 24 ore contrassegno
acquistare farmaci senza ricetta: farmacia online miglior prezzo – acquistare farmaci senza ricetta
https://vardenafilo.icu/# farmacia envÃos internacionales
http://tadalafilo.pro/# farmacias online baratas
comprar viagra sin gastos de envГo [url=https://sildenafilo.store/#]viagra generico[/url] comprar viagra sin gastos de envГo
https://kamagraes.site/# farmacia online
farmacia online 24 horas: cialis 20 mg precio farmacia – п»їfarmacia online
http://farmacia.best/# farmacia barata
https://kamagraes.site/# farmacia barata
http://tadalafilo.pro/# farmacia envÃos internacionales
https://vardenafilo.icu/# farmacias online seguras
farmacia barata [url=https://kamagraes.site/#]comprar kamagra en espana[/url] farmacia online madrid
farmacia envГos internacionales: vardenafilo sin receta – farmacia online madrid
https://kamagraes.site/# farmacia 24h
http://farmacia.best/# farmacia online internacional
http://farmacia.best/# farmacias online seguras en españa
http://kamagraes.site/# farmacia online 24 horas
https://farmacia.best/# farmacia online 24 horas
http://sildenafilo.store/# sildenafilo cinfa 100 mg precio farmacia
farmacia barata: mejores farmacias online – farmacias online baratas
http://kamagraes.site/# farmacias online seguras
п»їfarmacia online [url=https://farmacia.best/#]farmacias online seguras[/url] farmacia online barata
http://kamagraes.site/# farmacias online seguras en españa
https://tadalafilo.pro/# farmacia online barata
farmacias online baratas: farmacia 24 horas – farmacias online seguras en espaГ±a
https://kamagraes.site/# farmacias online seguras
http://tadalafilo.pro/# farmacia barata
farmacias baratas online envГo gratis [url=http://vardenafilo.icu/#]vardenafilo[/url] farmacia online barata
http://kamagraes.site/# farmacias online seguras
https://sildenafilo.store/# farmacia gibraltar online viagra
https://sildenafilo.store/# comprar viagra en españa envio urgente contrareembolso
farmacia online madrid: vardenafilo sin receta – farmacia envГos internacionales
https://vardenafilo.icu/# farmacia 24h
http://kamagraes.site/# farmacia online internacional
https://sildenafilo.store/# comprar viagra contrareembolso 48 horas
http://vardenafilo.icu/# farmacia online 24 horas
farmacia online envГo gratis [url=https://farmacia.best/#]farmacia envio gratis[/url] farmacias baratas online envГo gratis
http://sildenafilo.store/# comprar viagra contrareembolso 48 horas
http://sildenafilo.store/# viagra 100 mg precio en farmacias
farmacia 24h: farmacia online barata – farmacia online barata
https://vardenafilo.icu/# farmacia online envÃo gratis
http://kamagraes.site/# п»їfarmacia online
http://farmacia.best/# farmacias baratas online envÃo gratis
http://kamagraes.site/# farmacia online envÃo gratis
farmacia envГos internacionales [url=https://tadalafilo.pro/#]Precio Cialis 20 Mg[/url] farmacia barata
https://kamagraes.site/# farmacia online barata
farmacia online 24 horas: se puede comprar kamagra en farmacias – farmacia online envГo gratis
http://vardenafilo.icu/# farmacias baratas online envÃo gratis
https://kamagraes.site/# farmacia barata
http://farmacia.best/# farmacia online internacional
https://vardenafilo.icu/# farmacia online envГo gratis
http://vardenafilo.icu/# farmacia online barata
farmacias online seguras: comprar cialis original – п»їfarmacia online
http://sildenafilo.store/# se puede comprar sildenafil sin receta
farmacia online internacional [url=https://vardenafilo.icu/#]Levitra 20 mg precio[/url] farmacia online madrid
http://kamagraes.site/# farmacia 24h
https://vardenafilo.icu/# farmacia 24h
https://farmacia.best/# farmacia online madrid
https://sildenafilo.store/# sildenafilo cinfa sin receta
https://kamagraes.site/# farmacia online envÃo gratis
viagra para hombre precio farmacias similares: comprar viagra contrareembolso 48 horas – viagra online cerca de bilbao
http://farmacia.best/# farmacias baratas online envÃo gratis
https://kamagraes.site/# farmacias online baratas
farmacia envГos internacionales [url=https://kamagraes.site/#]se puede comprar kamagra en farmacias[/url] farmacia online internacional
https://farmacia.best/# farmacia online
https://farmacia.best/# farmacias online seguras
farmacia barata: kamagra 100mg – farmacia envГos internacionales
http://kamagraes.site/# farmacias baratas online envГo gratis
https://farmacia.best/# farmacia online 24 horas
http://farmacia.best/# farmacia online internacional
http://cialissansordonnance.pro/# Pharmacie en ligne France
https://viagrasansordonnance.store/# Viagra pas cher livraison rapide france
Sildenafil teva 100 mg sans ordonnance [url=https://viagrasansordonnance.store/#]Meilleur Viagra sans ordonnance 24h[/url] Viagra vente libre pays
http://pharmacieenligne.guru/# Pharmacie en ligne pas cher
farmacias online seguras en espaГ±a: vardenafilo – farmacia online internacional
Acheter mГ©dicaments sans ordonnance sur internet: tadalafil – Pharmacie en ligne pas cher
http://pharmacieenligne.guru/# pharmacie ouverte 24/24
https://cialissansordonnance.pro/# Pharmacie en ligne France
Pharmacies en ligne certifiГ©es [url=https://pharmacieenligne.guru/#]pharmacie en ligne[/url] Acheter mГ©dicaments sans ordonnance sur internet
https://pharmacieenligne.guru/# pharmacie ouverte
Pharmacie en ligne sans ordonnance: levitra generique sites surs – п»їpharmacie en ligne
farmacia online barata: gran farmacia online – farmacia 24h
https://levitrafr.life/# pharmacie ouverte 24/24
https://viagrasansordonnance.store/# Viagra générique pas cher livraison rapide
http://kamagrafr.icu/# acheter médicaments à l’étranger
http://viagrasansordonnance.store/# Viagra vente libre pays
http://kamagrafr.icu/# Pharmacies en ligne certifiées
farmacia online madrid: Levitra 20 mg precio – farmacia online madrid
Pharmacie en ligne livraison gratuite [url=https://levitrafr.life/#]Levitra pharmacie en ligne[/url] Pharmacie en ligne livraison rapide
Pharmacie en ligne livraison 24h: kamagra gel – Acheter mГ©dicaments sans ordonnance sur internet
https://viagrasansordonnance.store/# Viagra homme sans prescription
https://cialissansordonnance.pro/# Pharmacie en ligne fiable
https://cialissansordonnance.pro/# Acheter médicaments sans ordonnance sur internet
https://cialissansordonnance.pro/# Pharmacie en ligne livraison gratuite
http://levitrafr.life/# Pharmacie en ligne pas cher
http://viagrasansordonnance.store/# Viagra 100 mg sans ordonnance
Pharmacie en ligne livraison 24h [url=https://levitrafr.life/#]Levitra pharmacie en ligne[/url] acheter medicament a l etranger sans ordonnance
acheter mГ©dicaments Г l’Г©tranger: Acheter Cialis 20 mg pas cher – acheter mГ©dicaments Г l’Г©tranger
https://cialissansordonnance.pro/# pharmacie ouverte
https://pharmacieenligne.guru/# Pharmacie en ligne livraison 24h
https://pharmacieenligne.guru/# Pharmacies en ligne certifiées
farmacia barata: mejores farmacias online – farmacias online seguras
http://viagrakaufen.store/# Billig Viagra bestellen ohne Rezept
gГјnstige online apotheke [url=https://apotheke.company/#]online apotheke gunstig[/url] versandapotheke deutschland
https://apotheke.company/# online-apotheken
https://kamagrakaufen.top/# online apotheke gГјnstig
versandapotheke versandkostenfrei [url=http://apotheke.company/#]Online Apotheke Deutschland[/url] gГјnstige online apotheke
https://apotheke.company/# gГјnstige online apotheke
Viagra kaufen gГјnstig Deutschland [url=http://viagrakaufen.store/#]viagra bestellen[/url] Sildenafil Preis
http://potenzmittel.men/# online apotheke preisvergleich
http://cialiskaufen.pro/# internet apotheke
Billig Viagra bestellen ohne Rezept [url=https://viagrakaufen.store/#]viagra ohne rezept[/url] Viagra Apotheke rezeptpflichtig
https://potenzmittel.men/# online apotheke preisvergleich
п»їonline apotheke: online apotheke gГјnstig – internet apotheke
https://potenzmittel.men/# gГјnstige online apotheke
Generika Potenzmittel rezeptfrei online kaufen [url=http://viagrakaufen.store/#]viagra bestellen[/url] Viagra kaufen ohne Rezept Schweiz
http://apotheke.company/# versandapotheke
purple pharmacy mexico price list medication from mexico pharmacy mexican pharmacy
mexican pharmacy mexican pharmaceuticals online mexican pharmacy
purple pharmacy mexico price list reputable mexican pharmacies online medication from mexico pharmacy
http://mexicanpharmacy.cheap/# medicine in mexico pharmacies
buying prescription drugs in mexico [url=http://mexicanpharmacy.cheap/#]reputable mexican pharmacies online[/url] mexican online pharmacies prescription drugs
http://mexicanpharmacy.cheap/# mexican rx online
mexican border pharmacies shipping to usa mexican mail order pharmacies best online pharmacies in mexico
Well I really enjoyed reading it. This article offered by you is very constructive for accurate planning.
medicine in mexico pharmacies mexican online pharmacies prescription drugs mexico pharmacy
purple pharmacy mexico price list best online pharmacies in mexico buying prescription drugs in mexico
best mexican online pharmacies buying from online mexican pharmacy mexico pharmacy
medicine in mexico pharmacies medicine in mexico pharmacies reputable mexican pharmacies online
medicine in mexico pharmacies [url=http://mexicanpharmacy.cheap/#]mexico pharmacies prescription drugs[/url] medicine in mexico pharmacies
http://mexicanpharmacy.cheap/# medication from mexico pharmacy
http://mexicanpharmacy.cheap/# best online pharmacies in mexico
mexico drug stores pharmacies mexican border pharmacies shipping to usa purple pharmacy mexico price list
https://mexicanpharmacy.cheap/# mexican online pharmacies prescription drugs
mexico pharmacies prescription drugs [url=http://mexicanpharmacy.cheap/#]mexican pharmaceuticals online[/url] mexican mail order pharmacies
medicine in mexico pharmacies mexican online pharmacies prescription drugs buying prescription drugs in mexico online
http://mexicanpharmacy.cheap/# mexican mail order pharmacies
mexico drug stores pharmacies reputable mexican pharmacies online best online pharmacies in mexico
mexican border pharmacies shipping to usa mexico drug stores pharmacies medication from mexico pharmacy
mexico pharmacies prescription drugs purple pharmacy mexico price list reputable mexican pharmacies online
http://mexicanpharmacy.cheap/# mexican pharmaceuticals online
mexican rx online mexican pharmaceuticals online mexican pharmacy
mexican pharmaceuticals online [url=https://mexicanpharmacy.cheap/#]medicine in mexico pharmacies[/url] mexican border pharmacies shipping to usa
mexico pharmacies prescription drugs best online pharmacies in mexico mexican pharmaceuticals online
buying from online mexican pharmacy medicine in mexico pharmacies mexico pharmacies prescription drugs
mexico drug stores pharmacies mexican pharmaceuticals online mexico drug stores pharmacies
medication from mexico pharmacy mexican pharmacy mexico pharmacy
http://mexicanpharmacy.cheap/# reputable mexican pharmacies online
ed pills that really work [url=http://edpills.tech/#]erectile dysfunction drugs[/url] ed medications online edpills.tech
buy drugs from canada reputable canadian pharmacy – canadian drugs online canadiandrugs.tech
Ակնարկ Ստիվենս-Ջոնսոնի համախտանիշի մասին – mykid.am
https://travel2lampung.com/voluntourism-mengajak-anak-muda-untuk-lebih-mengenal-pariwisata-lampung/
Ակնարկ Ստիվենս-Ջոնսոնի համախտանիշի մասին – mykid.am
http://www.pro-und-kontra.info/reise-urlaub/urlaub-in-irland/